���



���
 ���в�ѧ
���в�ѧ
 ����
����
 ��������
��������
 �ٴ�����
�ٴ�����

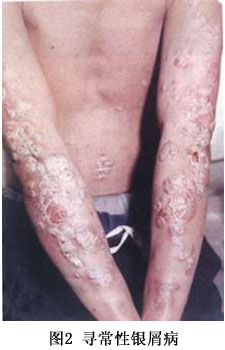




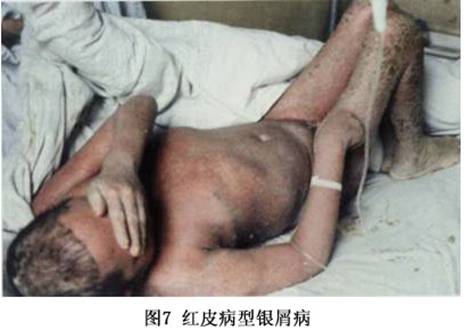
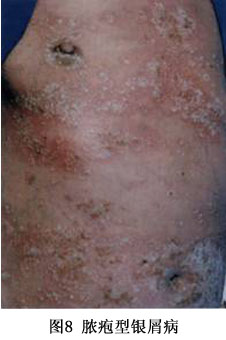

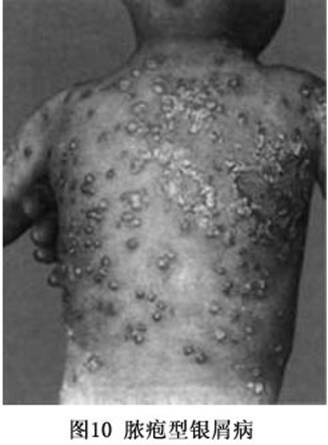
 ����֢
����֢
 �����������
�����������
 ���
���
 �������
�������

 ����
����
 Ԥ��
Ԥ��
 Ԥ��
Ԥ��
�ᴥ����
�ر�Ŀ¼